1.身体の変化に関すること
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| 妊娠月数・週数 | 健診 | 胎児の成長 | 母体の変化 | 注意事項など | |
| 妊娠初期 | 0~3週 (1か月) |
受精後1週間ほどで子宮内膜に着床する。 | 最終月経の日を0週0日とするので、0週と1週はまだ妊娠していない。外見上の変化はない。 | 健康診断のレントゲン検査や、自己判断による薬の服用には気を付けましょう。 | |
| 4~7週 (2か月) |
脊髄、脳、眼、聴覚器官、心臓、胃腸、肝臓などができる。 | 基礎体温の高温層が続く、下腹が張り、腰が重くなる。つわり症状があらわれることがある。 | 妊娠検査薬が使えるのは5週以降。胎児の心臓が拍動を始めるのは6週頃なので一般的に、最初の診察はこの頃が多い。 | ||
| 8~11週 (3か月) |
4週間に 1回 |
飲み込んだ羊水を胃腸で吸収し、尿を排泄する。 | つわりのピークは8~12週頃のことが多い。便秘がちになったりトイレが近くなる。腰が重苦しく感じる。 | つわり症状が強く、栄養障害などを起こす場合は、妊娠悪阻といい、治療が必要。胎児の頭からお尻の長さで出産予定日を計算できるのはこの時期である。 | |
| 12~15週 (4か月) |
4週間に 1回 |
内臓がほぼ完成。子宮外の音も聞こえるようになる。 | 胎盤が完成し、14週頃から基礎体温が下がる。 | 胎盤の完成後は、流産の心配がほとんどなくなる。 | |
| 妊娠中期 | 16~19週 (5か月) |
4週間に 1回 |
胎動が活発になる。 | つわりが終わり、食欲が増進する。胎動を感じる。お腹が目立ち始める。 | 仕事は無理のない範囲で効率的にすすめ、引継ぎがしやすいように整理を心がけましょう。ただし、無理は禁物。 |
| 20~23週 (6か月) |
4週間に 1回 |
呼吸様の運動が始まり、肺を成熟させる。 | 胎動をはっきり感じる。 | 妊娠中は歯周病のリスクが高まると言われているので、妊娠中期の比較的落ち着いている時期に歯科検診を受けましょう。また、保育園の情報収集もしておきましょう。 | |
| 24~27週 (7か月) |
2週間に 1回 |
光を感じたり、外の音を聞き分けられるようになる。味覚もある程度発達する。 | 静脈瘤ができたり、足がむくむことがある。こむら返りをおこすことがある。 | 健診の回数が増え、2週間に1回になる。足元が見えづらくなってくるので転倒等に注意。 |
| 妊娠後期 | 28~31週 (8か月) |
2週間 1回 |
肺の機能や内臓が整う。 | 胃が圧迫され、食べ物がつかえた感じになる。息切れしやすくなり、お腹が張ることもある。 | お腹が張るときは身体を休めましょう。早産や妊娠高血圧症候群の予防のために十分な休息が必要。 絶対安静で入院となることもあるので無理しないようにしましょう。 |
| 32~35週 (9か月) |
2週間に 1回 |
皮下脂肪がついてきて身体が丸みを帯びる。 | 胃がさらに圧迫され、つわりのような気分になることがある。動悸、息切れがする。お腹の張りの頻度が増える。 | 産前休業は、申請により出産予定日6週前から取得可。里帰り出産等で、移動をする場合は、早めの移動を計画しましょう。(飛行機に搭乗する場合の規定は航空会社に確認しましょう) | |
| 36週~ (10か月) |
1週間に 1回 |
頭が骨盤の中に下がる。 | 胃や胸の圧迫感がなくなる。膀胱が圧迫され、トイレが近くなる。時々不規則なお腹の張りや痛みを感じることがある。 | 健診の回数が増え、1週間に1回になる。いつ生まれても大丈夫なように準備をしておきましょう。 |
・ 標準的な身体の変化や症状であり、個人差などがある場合があります
※ 厚生労働省委託 母性健康管理サイト『令和元年度 職場における母性健康管理パンフレット 働きながら安心して妊娠・出産を迎えるために(電子ブック)』より作成
■ 妊婦さんの相談窓口について
妊婦健診で相談する以外にも、次のような相談窓口があります。妊娠・出産・育児等に向けて、不安なことや知りたいことがあれば相談してみましょう。
● 総合的な相談窓口
▶ 市町村の母子手帳の交付窓口
▶ 子育て世代包括支援センター
▶ 母子保健センター
● 助産師が妊娠・出産・子育ての悩みについてお伺いします
● あなたの街の相談室(公益財団法人母子衛生研究会)
「赤ちゃん&子育てインフォ」内に「あなたの街の相談室」というコーナーがあります。
次回の妊婦健診まで間隔が空くので、ちょっと相談してみようかしら…


お役立ちリンク
・ 赤ちゃん&子育てインフォ(公益財団法人 母子衛生研究会)
・ マタニティトラブルQ&A(女性の健康推進室 ヘルスケアラボWEBサイト)
・ 全国都道府県助産師会における相談窓口(日本助産師会)
 1-3.妊娠中の仕事との両立について
1-3.妊娠中の仕事との両立について

働きながら出産・育児をする人も増えています。心身ともに変化の著しい妊婦さんがいきいきと働くためには、妊婦さん特有の体の変化や健康課題について知るとともに、企業も職場のサポート体制を整備することが重要です。
穏やかな気持ちで安心して過ごせるように、妊婦さん自身がどのような制度を利用できるかを知っておくと良いでしょう。

■ 妊娠中に体調が優れず母体や胎児への影響があるとき
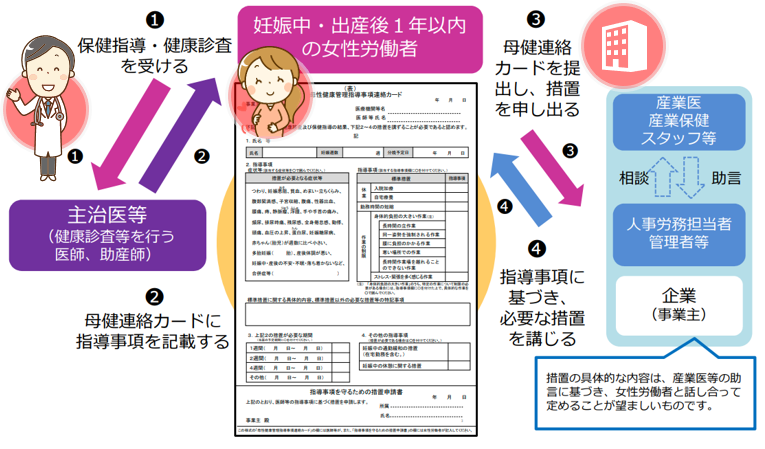
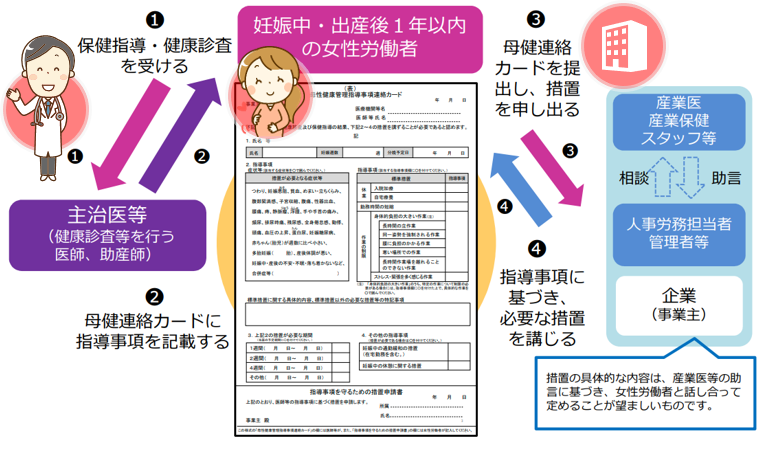
~母健連絡カードについて~
妊娠中や産後は、心身ともに大きな変化があります。症状によっては、仕事に支障がでることもあります。また、仕事の内容によっては、母体や胎児への影響について不安を感じることもあるかもしれません。そのような場合は、健診等の際に、主治医等に相談してみましょう。
主治医等から診断や指導を受けた場合、「母健連絡カード」を利用して、事業主等に申し出をしましょう。

▶ 例えばこんな症状や診断の場合に…
● つわり、妊娠悪阻
● 不正出血
● 切迫流産
● 切迫早産
● 腹部緊密感、子宮収縮
● 妊娠糖尿病
● 多胎児
● 妊娠による持病の悪化
▶ 医師の指示により次のような措置を取ることができます
● 妊娠中の通勤緩和
● 妊娠中の休憩に関する措置
● 妊娠中または出産後の症状等に関する措置
(作業の制限、勤務時間の短縮、休業等)
※ 妊婦健診の時に医師に相談してみましょう。
■ 妊娠・出産期の心身の変化と職場のサポート
妊娠による心身の変化を考慮しながら、仕事の進め方について職場と相談しましょう。
妊娠週数によって、仕事にどのような影響があるか知っておくとよいでしょう。

| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●疲れやすい ●立ちくらみを起こしやすい ●一時的に聞こえにくさを感じることがある(耳閉感) ●突発的に自宅療養や入院治療を要する状況が出現することがある |
●作業効率の低下 ●集中力の低下 ●突然の休業 |
●仕事への影響が強い場合、勤務について上司に相談 ●状況により、母性健康管理指導事項連絡カードの提出 ●病状の報告、診断書の提出 |
●勤務時間の短縮、通勤緩和、休憩等の検討 ●カードの指示に従って仕事や働き方を調整 ●速やかに仕事の調整を実施 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●月経が遅れ、妊娠に気づく ●つわりが始まる(臭いに敏感になる、吐き気、嘔吐、場合によっては、空腹時に吐き気が強くなる) ●頻尿になる ●流産(*2)しやすい |
●妊娠報告をいつするか?の思案 ●つわりにより、吐き気・気分不良(空腹時、食後)が現れやすい ●流産を防ぐために、走らない、長時間の立位継続や歩行継続はしない、重いものを持たないようにする等、日常動作の制限が必要になる |
●妊娠の報告(妊婦健診を受けるための時間の確保、突発的な休業が起こる可能性について等) ●つわりへの対応、流産予防のための過重労働の回避、勤務時間の調整等が必要な場合は症状を申告する |
●受理 ●本人からの申告や主治医等からの指示により、仕事内容や勤務時間等の調整 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●出産予定日が確定される ●比較的、流産しやすい |
●流産予防のための行動制限 |
●出産予定日の報告、産休開始時期の相談 ●産休に向けての業務引き継ぎの相談 |
●相談対応 ●業務の調整、引き継ぎ等の指示 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●20週頃までに、胎動を感じ始める ●比較的、安定している ●お腹が目立ってくる |
●制服がきつく感じられるようになる |
●制服の交換 |
●本人の服装への配慮 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●比較的、安定している ●腰痛が現れやすい ●貧血になりやすい(動悸、疲れやすさ) まれに、早産(*3)になることがある |
●腰痛のために、動きにくくなる ●早産予防のための行動制限(長時間の立位や歩行の継続の制限、お腹が張る時には、座って休む) |
●産休開始時期および復帰時期(育休を取得する予定か)についての相談 ●症状により、申告 |
●相談対応と復帰時期のスケジューリング ●業務内容の検討や調整 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹が大きくなり、足元が見えにくくなったり、バランスを取りにくくなることがある ●浮腫(主に膝から下)が出やすくなる ●静脈瘤が出ることがある ●お腹が張りやすくなる(子宮が収縮することによる早産の危険性が高くなる) ●妊娠高血圧症候群(*4)になることがある(35歳以上の場合に、発症しやすい) |
●歩行が遅くなる ●早産予防のための行動制限 ●妊娠高血圧症候群の予防のために十分な休息が必要 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹の張り(子宮の収縮)の頻度が増えやすい ●夜間の睡眠が浅くなり、睡眠不良となることがある ●子宮が胃を圧迫し、つわりのような気分になることがある |
●夜間の睡眠不良のために、仕事への影響が現れることがある <産休に向けて、業務の引継ぎを行う> <産休> |
●産休開始時期および復帰時期についての最終相談 |
●相談対応と復帰計画の確定 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹の張りの頻度が増え、いつ出産になるか、分からない |
<産休> |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●陣痛が始まり、出産となる |
<産休> |
●出産の報告 ●産後のスケジュール、復帰時期の相談 |
●受理 ●本人の意向および子育て環境の状況を勘案し、復帰に向けてのスケジューリング |
*1 妊婦健診は、妊娠23週までは4週間に1回、妊娠24~35週には2週間に1回、36週以降は1週間に1回、行われます。
*2 流産とは、妊娠22週未満の間に、妊娠が終了することです。主な兆候は、出血と腹痛です。
*3 早産とは、妊娠22週以降、37週未満に出産に至ることです。主な兆候は、頻回の子宮の収縮(お腹の張る感じ)、出血(茶色、黒色のおりものも含む)です。
*4 妊娠高血圧症候群とは、妊娠に伴い血圧が上昇する状態です。場合によっては、尿たんぱくも伴うようになり、重症になると、お腹の中の赤ちゃんの成長が止まったり、陣痛が始まる前に胎盤が剥がれてしまったり、まれに、母親が意識を失い、命にも関わる状態になることもあります。
出典:「事業主の皆様へ マタニティハラスメントの起こらない職場づくりハンドブック」(一般財団法人女性労働協会 平成27年度開発プログラム)より作成
TOP>妊娠期お役立ち情報
妊娠期お役立ち情報
1.身体の変化に関すること
妊娠がわかったら、まずは早めにお住まいの市区町村に妊娠の届出をしましょう。(妊娠届出書の提出窓口は、市区町村によって異なりますので、お住まいの市区町村のホームページでご確認ください)
妊娠届を提出すれば、「母子健康手帳(母子手帳)」をもらうことができます。母子手帳とは、妊娠中と出産前後の経過や乳幼児(0~6歳)の健康情報、予防接種状況などの記録を一括で管理する手帳です。
また、母子手帳には、妊娠期から乳幼児期までに必要な知識が記載されています。雑誌やインターネットなど子育てに関する情報があふれる中、妊娠・出産や子育てについて信頼のできる情報を得る媒体としても、母子手帳は有用です。

1-1.母子手帳と妊婦健診について
妊婦さんや赤ちゃんは、健康であっても急激に状態が悪化することがあるため、特に保健上の配慮が必要です。そのため、定期的に妊婦さんや赤ちゃんの健康状態を確認するのが、「妊婦健康診査(妊婦健診)」です。
妊婦健診には、公費による補助制度があります。補助制度を利用するには、母子手帳が必要です。
妊娠中、妊婦さんと赤ちゃんが心身ともに健康に過ごし、無事に出産を迎えるためには、日常生活や環境、栄養などいろいろなことに気を配る必要があります。
妊婦健診を定期的に受診し、医師や助産師等の専門家のアドバイスを受けて、積極的に健康管理に取組みましょう。

1-2.妊娠中の体の変化について
【妊娠中の身体の変化】
| 妊娠月数・週数 | 健診 | 胎児の成長 | 母体の変化 | 注意事項など | |
| 妊娠初期 | 0~3週 (1か月) |
受精後1週間ほどで子宮内膜に着床する。 | 最終月経の日を0週0日とするので、0週と1週はまだ妊娠していない。外見上の変化はない。 | 健康診断のレントゲン検査や、自己判断による薬の服用には気を付けましょう。 | |
| 4~7週 (2か月) |
脊髄、脳、眼、聴覚器官、心臓、胃腸、肝臓などができる。 | 基礎体温の高温層が続く、下腹が張り、腰が重くなる。つわり症状があらわれることがある。 | 妊娠検査薬が使えるのは5週以降。胎児の心臓が拍動を始めるのは6週頃なので一般的に、最初の診察はこの頃が多い。 | ||
| 8~11週 (3か月) |
4週間に 1回 |
飲み込んだ羊水を胃腸で吸収し、尿を排泄する。 | つわりのピークは8~12週頃のことが多い。便秘がちになったりトイレが近くなる。腰が重苦しく感じる。 | つわり症状が強く、栄養障害などを起こす場合は、妊娠悪阻といい、治療が必要。胎児の頭からお尻の長さで出産予定日を計算できるのはこの時期である。 | |
| 12~15週 (4か月) |
4週間に 1回 |
内臓がほぼ完成。子宮外の音も聞こえるようになる。 | 胎盤が完成し、14週頃から基礎体温が下がる。 | 胎盤の完成後は、流産の心配がほとんどなくなる。 | |
| 妊娠中期 | 16~19週 (5か月) |
4週間に 1回 |
胎動が活発になる。 | つわりが終わり、食欲が増進する。胎動を感じる。お腹が目立ち始める。 | 仕事は無理のない範囲で効率的にすすめ、引継ぎがしやすいように整理を心がけましょう。ただし、無理は禁物。 |
| 20~23週 (6か月) |
4週間に 1回 |
呼吸様の運動が始まり、肺を成熟させる。 | 胎動をはっきり感じる。 | 妊娠中は歯周病のリスクが高まると言われているので、妊娠中期の比較的落ち着いている時期に歯科検診を受けましょう。また、保育園の情報収集もしておきましょう。 | |
| 24~27週 (7か月) |
2週間に 1回 |
光を感じたり、外の音を聞き分けられるようになる。味覚もある程度発達する。 | 静脈瘤ができたり、足がむくむことがある。こむら返りをおこすことがある。 | 健診の回数が増え、2週間に1回になる。足元が見えづらくなってくるので転倒等に注意。 |
| 妊娠後期 | 28~31週 (8か月) |
2週間 1回 |
肺の機能や内臓が整う。 | 胃が圧迫され、食べ物がつかえた感じになる。息切れしやすくなり、お腹が張ることもある。 | お腹が張るときは身体を休めましょう。早産や妊娠高血圧症候群の予防のために十分な休息が必要。 絶対安静で入院となることもあるので無理しないようにしましょう。 |
| 32~35週 (9か月) |
2週間に 1回 |
皮下脂肪がついてきて身体が丸みを帯びる。 | 胃がさらに圧迫され、つわりのような気分になることがある。動悸、息切れがする。お腹の張りの頻度が増える。 | 産前休業は、申請により出産予定日6週前から取得可。里帰り出産等で、移動をする場合は、早めの移動を計画しましょう。(飛行機に搭乗する場合の規定は航空会社に確認しましょう) | |
| 36週~ (10か月) |
1週間に 1回 |
頭が骨盤の中に下がる。 | 胃や胸の圧迫感がなくなる。膀胱が圧迫され、トイレが近くなる。時々不規則なお腹の張りや痛みを感じることがある。 | 健診の回数が増え、1週間に1回になる。いつ生まれても大丈夫なように準備をしておきましょう。 |
・ 標準的な身体の変化や症状であり、個人差などがある場合があります
※ 厚生労働省委託 母性健康管理サイト『令和元年度 職場における母性健康管理パンフレット 働きながら安心して妊娠・出産を迎えるために(電子ブック)』より作成
■ 妊婦さんの相談窓口について
妊婦健診で相談する以外にも、次のような相談窓口があります。妊娠・出産・育児等に向けて、不安なことや知りたいことがあれば相談してみましょう。
● 総合的な相談窓口
▶ 市町村の母子手帳の交付窓口
▶ 子育て世代包括支援センター
▶ 母子保健センター
● 助産師が妊娠・出産・子育ての悩みについてお伺いします
● あなたの街の相談室(公益財団法人母子衛生研究会)
「赤ちゃん&子育てインフォ」内に「あなたの街の相談室」というコーナーがあります。
次回の妊婦健診まで間隔が空くので、ちょっと相談してみようかしら…


 お役立ちリンク
お役立ちリンク
1-3.妊娠中の仕事との両立について
働きながら出産・育児をする人も増えています。心身ともに変化の著しい妊婦さんがいきいきと働くためには、妊婦さん特有の体の変化や健康課題について知るとともに、企業も職場のサポート体制を整備することが重要です。
穏やかな気持ちで安心して過ごせるように、妊婦さん自身がどのような制度を利用できるかを知っておくと良いでしょう。

■ 妊娠中に体調が優れず母体や胎児への影響があるとき
~母健連絡カードについて~
妊娠中や産後は、心身ともに大きな変化があります。症状によっては、仕事に支障がでることもあります。また、仕事の内容によっては、母体や胎児への影響について不安を感じることもあるかもしれません。そのような場合は、健診等の際に、主治医等に相談してみましょう。
主治医等から診断や指導を受けた場合、「母健連絡カード」を利用して、事業主等に申し出をしましょう。

▶ 例えばこんな症状や診断の場合に…
● つわり、妊娠悪阻
● 不正出血
● 切迫流産
● 切迫早産
● 腹部緊密感、子宮収縮
● 妊娠糖尿病
● 多胎児
● 妊娠による持病の悪化
▶ 医師の指示により次のような措置を取ることができます
● 妊娠中の通勤緩和
● 妊娠中の休憩に関する措置
● 妊娠中または出産後の症状等に関する措置
(作業の制限、勤務時間の短縮、休業等)
※ 妊婦健診の時に医師に相談してみましょう。
■ 妊娠・出産期の心身の変化と職場のサポート
妊娠による心身の変化を考慮しながら、仕事の進め方について職場と相談しましょう。
妊娠週数によって、仕事にどのような影響があるか知っておくとよいでしょう。

| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●疲れやすい ●立ちくらみを起こしやすい ●一時的に聞こえにくさを感じることがある(耳閉感) ●突発的に自宅療養や入院治療を要する状況が出現することがある |
●作業効率の低下 ●集中力の低下 ●突然の休業 |
●仕事への影響が強い場合、勤務について上司に相談 ●状況により、母性健康管理指導事項連絡カードの提出 ●病状の報告、診断書の提出 |
●勤務時間の短縮、通勤緩和、休憩等の検討 ●カードの指示に従って仕事や働き方を調整 ●速やかに仕事の調整を実施 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●月経が遅れ、妊娠に気づく ●つわりが始まる(臭いに敏感になる、吐き気、嘔吐、場合によっては、空腹時に吐き気が強くなる) ●頻尿になる ●流産(*2)しやすい |
●妊娠報告をいつするか?の思案 ●つわりにより、吐き気・気分不良(空腹時、食後)が現れやすい ●流産を防ぐために、走らない、長時間の立位継続や歩行継続はしない、重いものを持たないようにする等、日常動作の制限が必要になる |
●妊娠の報告(妊婦健診を受けるための時間の確保、突発的な休業が起こる可能性について等) ●つわりへの対応、流産予防のための過重労働の回避、勤務時間の調整等が必要な場合は症状を申告する |
●受理 ●本人からの申告や主治医等からの指示により、仕事内容や勤務時間等の調整 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●出産予定日が確定される ●比較的、流産しやすい |
●流産予防のための行動制限 |
●出産予定日の報告、産休開始時期の相談 ●産休に向けての業務引き継ぎの相談 |
●相談対応 ●業務の調整、引き継ぎ等の指示 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●20週頃までに、胎動を感じ始める ●比較的、安定している ●お腹が目立ってくる |
●制服がきつく感じられるようになる |
●制服の交換 |
●本人の服装への配慮 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●比較的、安定している ●腰痛が現れやすい ●貧血になりやすい(動悸、疲れやすさ) まれに、早産(*3)になることがある |
●腰痛のために、動きにくくなる ●早産予防のための行動制限(長時間の立位や歩行の継続の制限、お腹が張る時には、座って休む) |
●産休開始時期および復帰時期(育休を取得する予定か)についての相談 ●症状により、申告 |
●相談対応と復帰時期のスケジューリング ●業務内容の検討や調整 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹が大きくなり、足元が見えにくくなったり、バランスを取りにくくなることがある ●浮腫(主に膝から下)が出やすくなる ●静脈瘤が出ることがある ●お腹が張りやすくなる(子宮が収縮することによる早産の危険性が高くなる) ●妊娠高血圧症候群(*4)になることがある(35歳以上の場合に、発症しやすい) |
●歩行が遅くなる ●早産予防のための行動制限 ●妊娠高血圧症候群の予防のために十分な休息が必要 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹の張り(子宮の収縮)の頻度が増えやすい ●夜間の睡眠が浅くなり、睡眠不良となることがある ●子宮が胃を圧迫し、つわりのような気分になることがある |
●夜間の睡眠不良のために、仕事への影響が現れることがある <産休に向けて、業務の引継ぎを行う> <産休> |
●産休開始時期および復帰時期についての最終相談 |
●相談対応と復帰計画の確定 |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●お腹の張りの頻度が増え、いつ出産になるか、分からない |
<産休> |
| 妊娠・出産に伴う状態 | 仕事への影響 | 本人から職場への申告 | 職場側の対応 |
|
●陣痛が始まり、出産となる |
<産休> |
●出産の報告 ●産後のスケジュール、復帰時期の相談 |
●受理 ●本人の意向および子育て環境の状況を勘案し、復帰に向けてのスケジューリング |
*1 妊婦健診は、妊娠23週までは4週間に1回、妊娠24~35週には2週間に1回、36週以降は1週間に1回、行われます。
*2 流産とは、妊娠22週未満の間に、妊娠が終了することです。主な兆候は、出血と腹痛です。
*3 早産とは、妊娠22週以降、37週未満に出産に至ることです。主な兆候は、頻回の子宮の収縮(お腹の張る感じ)、出血(茶色、黒色のおりものも含む)です。
*4 妊娠高血圧症候群とは、妊娠に伴い血圧が上昇する状態です。場合によっては、尿たんぱくも伴うようになり、重症になると、お腹の中の赤ちゃんの成長が止まったり、陣痛が始まる前に胎盤が剥がれてしまったり、まれに、母親が意識を失い、命にも関わる状態になることもあります。
出典:「事業主の皆様へ マタニティハラスメントの起こらない職場づくりハンドブック」(一般財団法人女性労働協会 平成27年度開発プログラム)より作成
 お役立ちリンク
お役立ちリンク







 1-1.母子手帳と妊婦健診について
1-1.母子手帳と妊婦健診について






 1-2.妊娠中の体の変化について
1-2.妊娠中の体の変化について




















 WAM NETご利用ガイド
WAM NETご利用ガイド